Digitale Patientenaufklärung: Implementierungsleitfaden für Kliniken
Die Digitale Aufklärung ist in vielen Einrichtungen der DACH-Region längst kein Zukunftsthema mehr, sondern eine strategische Notwendigkeit. Steigende Dokumentationsanforderungen, zunehmende Spezialisierung, wirtschaftlicher Druck und ein verändertes Informationsverhalten von Patient:innen verschärfen die strukturellen Schwächen klassischer Aufklärungsprozesse. Gleichzeitig bleibt die rechtliche und ethische Verantwortung unverändert hoch: Eine wirksame Einwilligung setzt voraus, dass Patient:innen Art, Umfang, Risiken, Alternativen und Konsequenzen einer Maßnahme tatsächlich verstehen.
Zwischen juristischem Anspruch, organisatorischer Realität und klinischem Alltag entsteht eine Lücke. Die Digitale Aufklärung verspricht Effizienz, Standardisierung und rechtliche Sicherheit. Doch ihre Implementierung ist kein IT-Projekt. Sie ist ein tiefgreifender Eingriff in medizinische, rechtliche und organisatorische Prozesse. Dieser Leitfaden zeigt, worauf es strategisch ankommt – für Krankenhäuser ebenso wie für niedergelassene Ärzt:innen.
1. Das strukturelle Problem klassischer Aufklärungsprozesse
In der Praxis erfolgt Aufklärung häufig unter Zeitdruck, situativ und abhängig von individuellen Kommunikationsstilen. Papierbasierte Bögen werden ergänzt, handschriftlich kommentiert, unterschrieben und archiviert. In komplexen Versorgungssettings – etwa in der Anästhesie, Orthopädie oder interventionellen Kardiologie – variieren Inhalte je nach Operateur:in, Assistenzarzt oder Ambulanztag.
Die Schwächen dieses Systems sind strukturell:
- Inhaltliche Inhomogenität: Selbst bei identischen Eingriffen unterscheiden sich Formulierungen, Risikodarstellungen und Schwerpunktsetzungen erheblich.
- Dokumentationsrisiko: Unleserliche Ergänzungen, fehlende Datumsangaben oder unvollständig ausgefüllte Bögen können im Streitfall problematisch sein.
- Ineffizienz: Wiederholte mündliche Erklärungen zu standardisierten Eingriffen binden ärztliche Ressourcen, ohne den Erkenntnisgewinn proportional zu erhöhen.
- Kognitive Überforderung: Patient:innen erhalten komplexe Informationen oft in einer emotional belasteten Situation – kurz vor einem Eingriff oder im Rahmen eines engen Praxisablaufs.
Die Digitale Aufklärung adressiert diese Schwächen – vorausgesetzt, sie wird nicht als bloße Digitalisierung von Papierformularen missverstanden.
2. Digitale Aufklärung ist kein PDF auf dem Tablet
Eine verbreitete Fehlannahme besteht darin, Digitalität mit elektronischer Unterschrift gleichzusetzen. Ein eingescanntes Formular auf einem Tablet ändert jedoch nichts an der inhaltlichen Qualität oder an der kognitiven Struktur der Aufklärung.
Digitale Aufklärung entfaltet ihren Mehrwert erst, wenn sie:
- medizinische Inhalte strukturiert, visuell unterstützt und verständlich vermittelt,
- standardisierte, qualitätsgesicherte Inhalte bereitstellt,
- individuelle Risikokonstellationen differenziert berücksichtigt,
- dokumentationssicher in bestehende Systeme integriert ist,
- und den ärztlichen Dialog ergänzt, nicht ersetzt.
Entscheidend ist die didaktische und prozessuale Architektur. Video-gestützte Sequenzen können komplexe Sachverhalte – etwa Operationsabläufe, Anästhesieverfahren oder typische Komplikationen – konsistent und nachvollziehbar erklären. Doch generische Videos stoßen schnell an Grenzen: Ein elektiver arthroskopischer Eingriff bei einer sportlich aktiven 25-Jährigen unterscheidet sich strukturell von einer komplexen Revision bei multimorbiden Patient:innen.
Hier zeigt sich ein zentraler Differenzierungsfaktor moderner Systeme: die modulare Individualisierung.
3. Modulare Individualisierung statt One-Size-Fits-All
Viele digitale Lösungen arbeiten mit standardisierten Komplettvideos pro Eingriff. Diese sind zwar einheitlich, aber häufig zu allgemein oder zu umfangreich. Das Ergebnis: unnötige Informationslast oder fehlende Spezifität.
Ein modular aufgebautes System hingegen ermöglicht die individuelle Zusammenstellung von Video-Sequenzen auf Basis definierter Kriterien:
- Eingriffsart und -variante
- Anästhesieverfahren
- Risikoprofil (z. B. Antikoagulation, Vorerkrankungen)
- Altersgruppe oder besondere Patient:innengruppen
- organisatorische Besonderheiten (z. B. ambulant vs. stationär)
Die strukturellen Vorteile dieser modularen Individualisierung sind erheblich:
- Kognitive Effizienz: Patient:innen erhalten nur die für sie relevanten Inhalte – weder zu viel noch zu wenig.
- Rechtliche Robustheit: Die Dokumentation spiegelt exakt wider, welche Inhalte vermittelt wurden.
- Rollen- und Fachspezifität: Unterschiedliche Fachabteilungen können spezifische Module nutzen, ohne redundante Inhalte zu produzieren.
- Skalierbarkeit: Neue Verfahren oder Leitlinienänderungen können auf Modulebene angepasst werden, ohne komplette Inhalte neu produzieren zu müssen.
Gerade im DACH-Kontext, in dem Anforderungen an die informierte Einwilligung hoch sind und Gerichte regelmäßig prüfen, ob Risiken ausreichend individualisiert erläutert wurden, ist diese Differenzierung kein technisches Detail, sondern ein strategischer Vorteil.
4. Regulatorischer Rahmen: Was bei der Implementierung zu beachten ist
Die Digitale Aufklärung bewegt sich im Spannungsfeld von Berufsrecht, Zivilrecht, Datenschutz und organisatorischer Verantwortung. Auch wenn eine umfassende rechtliche Bewertung im Einzelfall spezialisierten Jurist:innen vorbehalten bleibt, lassen sich grundlegende Leitlinien benennen.
In Deutschland etwa basiert die ärztliche Aufklärungspflicht auf § 630e BGB. Entscheidend ist die persönliche, rechtzeitige und verständliche Information über wesentliche Umstände des Eingriffs. Digitale Elemente können diese Pflicht unterstützen, aber nicht substituieren. Das ärztliche Gespräch bleibt unverzichtbar.
Für die Implementierung bedeutet das:
- Digitale Inhalte müssen als vorbereitende und strukturierende Elemente in ein persönliches Gespräch eingebettet sein.
- Der Zeitpunkt der Bereitstellung muss ausreichend vor dem Eingriff liegen, damit Patient:innen Bedenkzeit haben.
- Die Dokumentation muss nachvollziehbar darstellen, welche Inhalte wann vermittelt wurden.
- Datenschutzrechtliche Anforderungen (DSGVO) sind insbesondere bei cloudbasierten Lösungen zu berücksichtigen.
Für Kliniken empfiehlt sich eine enge Abstimmung mit Datenschutzbeauftragten, Rechtsabteilung und Qualitätsmanagement. In niedergelassenen Praxen sollte zumindest eine strukturierte Risikoanalyse erfolgen, insbesondere bei Nutzung externer Plattformen.
5. Organisatorische Implementierung: Vom Pilotprojekt zur Routine
Technisch ist die Einführung digitaler Aufklärungssysteme meist schneller möglich als ihre kulturelle Verankerung. Widerstände entstehen weniger aus Ablehnung gegenüber Digitalität, sondern aus Unsicherheit bezüglich Rollenveränderungen.
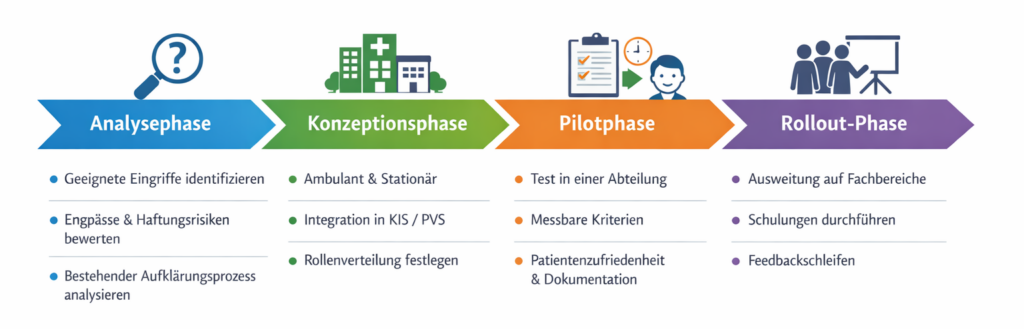
Ein strukturierter Implementierungsprozess umfasst typischerweise folgende Phasen:
- Analysephase:
Welche Eingriffe eignen sich für die initiale Umsetzung? Wo bestehen aktuell Engpässe oder Haftungsrisiken? Wie ist der bestehende Aufklärungsprozess organisiert? - Konzeptionsphase:
Festlegung der Zielarchitektur: ambulant/stationär, prästationäre Einbindung, Integration in KIS/PVS, Rollenverteilung zwischen Ärzt:innen und Pflege. - Pilotphase:
Start in einer klar definierten Abteilung mit messbaren Parametern: Dauer des Aufklärungsgesprächs, Patient:innenzufriedenheit, Vollständigkeit der Dokumentation. - Rollout-Phase:
Schrittweise Ausweitung auf weitere Fachbereiche, begleitet von Schulungen und Feedbackschleifen.
Entscheidend ist, die Digitale Aufklärung nicht als Entlastungsinstrument für einzelne Personen zu kommunizieren, sondern als strukturelle Qualitätsmaßnahme. Sie professionalisiert Prozesse – und macht sie zugleich transparenter.
6. Psychologische Dimension: Kontrolle, Vertrauen und Akzeptanz
Aufklärung ist nicht nur juristische Pflicht, sondern auch ein zentraler Vertrauensakt. Digitale Formate können dieses Vertrauen stärken – oder untergraben.
Patient:innen schätzen es häufig, Inhalte in ruhiger Umgebung ansehen zu können, mit der Möglichkeit, Sequenzen zu wiederholen. Visuelle Darstellungen komplexer Abläufe erhöhen das Verständnis. Gleichzeitig darf nicht der Eindruck entstehen, das persönliche Gespräch werde durch „ein Video ersetzt“.
Auch auf Seiten der Ärzt:innen bestehen implizite Befürchtungen: Verlust individueller Gestaltungsspielräume, Standardisierung der Kommunikation oder zusätzliche technische Hürden.
Hier hilft eine klare Positionierung: Digitale Aufklärung strukturiert den Informationsraum. Das ärztliche Gespräch bleibt der Ort der individuellen Risikoabwägung, der Einordnung und der Beantwortung persönlicher Fragen. Standardisierung bedeutet nicht Entmündigung, sondern Qualitätskonsistenz.
7. Praxisbeispiel: Prästationäre Aufklärung in der Orthopädie
Eine orthopädische Klinik mit hohem Volumen an Kniearthroskopien stand vor dem Problem, dass Aufklärungsgespräche häufig am Tag vor der Operation stattfanden. Zeitdruck, wiederholte Standarderklärungen und unvollständige Dokumentation führten zu Unzufriedenheit auf beiden Seiten.
Mit der Einführung einer modular aufgebauten digitalen Aufklärung wurden Patient:innen bereits mehrere Tage vor dem Eingriff individualisierte Video-Sequenzen zur Verfügung gestellt – differenziert nach Eingriffsart, Anästhesieverfahren und spezifischen Risikofaktoren.
Das ärztliche Gespräch verlagerte sich inhaltlich: weniger Basisinformationen, mehr Fokus auf individuelle Fragen und Besonderheiten. Gleichzeitig konnte dokumentiert werden, welche Module angesehen wurden und wann das persönliche Gespräch stattfand.
Die strukturelle Veränderung lag nicht primär in der Technik, sondern in der zeitlichen Entzerrung und in der klaren Rollenverteilung zwischen standardisierter Informationsvermittlung und individueller ärztlicher Beratung.
8. Strategische Einordnung: Digitale Aufklärung als Baustein der Prozessqualität
Digitale Aufklärung sollte nicht isoliert betrachtet werden. Sie ist Teil einer umfassenderen digitalen Präklinik-Strategie: Terminmanagement, Anamneseerhebung, Dokumentenmanagement und Prozesssteuerung greifen ineinander.
Ihr strategischer Wert liegt in drei Dimensionen:
- Qualität: Standardisierte, modulare Inhalte erhöhen Konsistenz und Nachvollziehbarkeit.
- Effizienz: Ärztliche Zeit wird stärker auf individuelle Entscheidungsaspekte fokussiert.
- Rechtliche Absicherung: Transparente Dokumentation stärkt die Position im Haftungsfall, ohne die individuelle Prüfung im Einzelfall zu ersetzen.
Besonders in komplexen Organisationen mit mehreren Standorten, wechselndem Personal und unterschiedlichen Fachdisziplinen schafft eine modular individualisierte Digitale Aufklärung eine gemeinsame inhaltliche Basis – ohne die notwendige Differenzierung zu verlieren.
Schlussfolgerung: Von der Digitalisierung zur strukturellen Neugestaltung
Die Implementierung digitaler Aufklärung ist kein technisches Upgrade, sondern eine strukturelle Neugestaltung medizinischer Kommunikationsprozesse. Wer sie auf die elektronische Signatur reduziert, verschenkt ihr Potenzial. Wer sie hingegen als strategisches Instrument zur Standardisierung, Individualisierung und rechtlichen Robustheit begreift, schafft eine neue Qualitätsebene im präklinischen Workflow.
In einer zunehmend spezialisierten, haftungssensiblen und ressourcenlimitierten Gesundheitslandschaft der DACH-Region wird die Digitale Aufklärung damit zu einem entscheidenden Baustein professioneller Organisationsentwicklung. Nicht als Ersatz ärztlicher Verantwortung – sondern als deren systematische, skalierbare und differenzierte Unterstützung.